4.1.1. Inleiding
In dit hoofdstuk wordt, naast een korte beschrijving van de aandoening en een verwijzing naar de huidige richtlijn voor bijnierschorsinsufficiëntie, een aantal belangrijke onderdelen van optimale zorg voor mensen met bijnierschorsinsufficiëntie beschreven in twee zorginhoudelijke modules: “Uniforme stressinstructies” en “Restklachten en comorbiditeit”. Deze beschrijving is tot stand gekomen in samenwerking met de volgende partijen:
- Bijniervereniging NVACP,
- BijnierNET,
- NIV,
- NVE (incl. LWEV)
- Vereniging Samenwerkende Ouder- en Patiëntenorganisaties.

Ziektespecifieke module Bijnierschorsinsufficiëntie
Bijnierschorsinsufficiëntie
Bijnierschorsinsufficiëntie is een aandoening waarbij de bijnieren niet of onvoldoende in staat zijn om te functioneren. Het gevolg hiervan is dat er een tekort ontstaat aan hormonen die onmisbaar zijn voor het leven. Bijnierschorsinsufficiëntie wordt onderverdeeld in centrale, primaire en steroïd geïnduceerde bijnierschorsinsufficiëntie1. Zie voor meer informatie over klachten en verschijnselen van bijnierschorsinsufficiëntie op de site van BijnierNET.
Centrale bijnierschorsinsufficiëntie kan worden veroorzaakt door iedere aandoening, operatie of trauma die de hypothalamus (tertiair) of hypofyse (secundair) beschadigt.
Primaire bijnierschorsinsufficiëntie ontstaat door beschadiging van de bijnieren zelf. De ziekte van Addison, een auto-immuun geïnduceerde ontsteking van de bijnieren, is de meest voorkomende oorzaak van een primaire bijnierschorsinsufficiëntie. Anderevoorbeelden zijn infecties, (kwaadaardige) tumoren, infiltratieve ziekten, bloedingen of status na bilaterale adrenalectomie. Zowel primaire als centrale bijnierschorsinsufficiëntie kunnen ook worden veroorzaakt door een aanlegstoornis of deel uitmaken van een genetisch syndroom.
Steroïd geïnduceerde bijnierschorsinsufficiëntie ontstaat door het gebruik van medicijnen die steroïden bevatten. Steroïden kunnen in allerlei verschillende soorten preparaten voorkomen, zoals topicale producten (crèmes, zalven, shampoo), injecties, inhalaties of orale medicatie. Deze steroïden kunnen de werking van het eigen hypothalamus-hypofyse-bijnier-systeem onderdrukken.
Bij primaire bijnierschorsinsufficiëntie ontstaat een tekort aan de hormonen cortisol en aldosteron en aan androgenen. Bij centrale bijnierschorsinsufficiëntie kan er naast een tekort aan cortisol sprake zijn van een tekort aan andere hormonen, zoals schildklierhormoon, geslachtshormonen, groeihormoon en het antidiuretisch hormoon (ADH). De behandeling van mensen met primaire bijnierschorsinsufficiëntie bestaat uit toediening van glucocorticoïden (hydrocortison of cortisonacetaat) en mineralocorticoïden (fludrocortison) en soms ook androgenen (DHEA).
Mensen met centrale bijnierschorsinsufficiëntie moeten behalve met glucocorticoïden soms ook worden behandeld met schildklierhormoon, geslachtshormonen, groeihormoon en antidiuretisch hormoon (ADH).
De behandeling van een steroïd geïnduceerde bijnierschorsinsufficiëntie is afhankelijk van de ernst van de onderdrukking van het hypothalamus-hypofyse-bijnier systeem. Soms is behandeling met glucocorticoïden nodig en altijd worden stressinstructies toegepast.
De prevalentie van primaire en een centrale bijnierschorsinsufficiëntie wordt geschat op respectievelijk 93-140 en 125-280 per miljoen.2 De prevalentie van een steroïd geïnduceerde bijnierschorsinsufficiëntie in Nederland is niet precies bekend. In een recente meta-analyse naar het optreden van bijnierschorsinsufficiëntie bij glucocorticoïd gebruik werd gevonden dat het percentage patiënten met een bijnierschorsinsufficiëntie varieerde van 4.2% bij het gebruik van glucocorticoïden nasaal tot 52.2% bij gebruik van intra-articulaire glucocorticoïden.3
Richtlijn bijnierschorsinsufficiëntie
De richtlijn “Diagnosis and Treatment of Primary Adrenal Insufficiency: An Endocrine Society Clinical Practice Guideline” beschrijft de diagnostiek en behandeling van mensen met primaire bijnierschorsinsufficiëntie (bijlage 6.6)4. Hieraan zijn opmerkingen toegevoegd (bijlage 6.7). De richtlijn beoogt een beschrijving te geven van de optimale zorgverlening voor mensen met primaire bijnierschorsinsufficiëntie waaraan zorgverleners betrokken bij de zorg voor patiënten met bijnierschorsinsufficiëntie zouden moeten voldoen om kwalitatief goede zorg te verlenen. De opmerkingen bij de richtlijn zijn tot stand gekomen in samenwerking met de klankbordgroep.
4.1.2. Module Uniforme stressinstructie
In deze module wordt op basis van een uitgangsvraag en drie deelvragen beschreven hoe een (goede) stressinstructie gegeven moet worden. Dit wordt gedaan aan de hand van aanbevelingen, welke vervolgens worden onderbouwd met het best beschikbare wetenschappelijke bewijs of expert opinion.
4.1.2.1 Uitgangsvraag en deelvragen
Uitgangsvraag:
Welke maatregelen dienen getroffen te worden zodat de patiënt met bijnierschorsinsufficiëntie, direct na diagnosestelling, voor ontslag uit (klinische patiënt) of verlaten van (poliklinische patiënt) het ziekenhuis standaard een uniforme stressinstructie krijgt en welke maatregelen dienen getroffen te worden om de verworven kennis en vaardigheden van de patiënt en zijn naaste(n) te onderhouden?
Deelvragen:
- Waar bestaat een standaard (uniforme) stressinstructie uit?
- Wanneer en op welke indicatie worden de instructies gegeven en wanneer dienen deze herhaald te worden?
- Wie geeft de stressinstructie aan de patiënt en zijn omgeving?
4.1.2.2. Aanbeveling en onderbouwing
Deelvraag 1: Waar bestaat een standaard (uniforme) stressinstructie uit?
Aanbeveling
Een standaard stressinstructie bestaat uit het geven van voorlichting over het toepassen van (orale) dosisverhoging en voorlichting en training in het klaarmaken van en het toedienen van een hydrocortison noodinjectie ter preventie van een (dreigende) bijniercrisis (Addison crisis).
De gegeven voorlichting bevat informatie over:
- Bijnierschorsinsufficiëntie
- Een bijniercrisis (Addisoncrisis)
- Risicofactoren voor en oorzaken van een bijniercrisis (Addisoncrisis)
- Het verhogen van hydrocortison/cortisonacetaat ten tijde van ziekte, hevige stress of een ingreep of procedure
- Wanneer een zorgverlener geconsulteerd moet worden
- Het belang van het dragen van een Europese SOS-kaart en/of SOS medaillon
- Reisadviezen
De spuitinstructies bevat informatie over:
- Hoe een noodinjectie moet worden klaargemaakt
- Hoe een noodinjectie moet worden gegeven
- Welke materialen patiënt in huis moet hebben en mee moet nemen op reis
Inhoudelijke verdieping en onderbouwing
Mensen met bijnierschorsinsufficiëntie moeten ten tijde van ziekte, pijn, hevige stress, een ingreep of operatie extra glucocorticoïden innemen om een potentieel levensbedreigende bijniercrisis te voorkomen.5,6 Indien niet adequaat wordt ingegrepen, kan dit leiden tot ernstige klachten en verschijnselen zoals een verminderd bewustzijn, hypotensie, electrolytstoornissen, gastro-intestinale klachten en zelfs tot overlijden.
Ook kan een doorgemaakte bijniercrisis of alleen al de dreiging van een bijniercrisis, een grote psychische impact hebben. De incidentie van een bijniercrisis is vandaag de dag nog steeds substantieel (8.3 crises /100 patiëntjaren).7,8 De belangrijkste manier om schade door een bijniercrisis te voorkomen is preventie door middel van glucocorticoïd stressinstructies.
De stressinstructies bestaan uit: (1) het geven van voorlichting en (2) het geven van (een) training in het klaarmaken en toedienen van een hydrocortison noodinjectie.
De informatie die, zoals omschreven in de aanbeveling, gegeven wordt, is gebaseerd op afspraken die door alle relevante en betrokken partijen zijn gemaakt. De basis voor die
afspraken zijn de ervaringen van de leden van de klankbordgroep en het best beschikbare wetenschappelijke bewijs.
Voorlichting stressinstructie
De voorlichting aan de patiënt bestaat uit informatie over bijnierschorsinsufficiëntie, de mogelijke risicofactoren, oorzaken en klachten van een bijniercrisis en de noodzaak tot verhoging van hydrocortison (of cortisonacetaat) en het toedienen van een noodinjectie in specifieke situaties. Informatie over bijnierschorsinsufficiëntie dient gegeven te worden, bijvoorbeeld op basis van informatie op de website www.bijniernet.nl. De voorlichting wordt mondeling gegeven en wordt ondersteund door voorlichtingsmateriaal, zoals een voorlichtingsfolder (bijlage 6.8). Verwezen wordt naar de Bijnierapp en relevante animaties/infographics (www.bijniernet.nl). Daarnaast krijgt iedere patiënt de Europese SOS kaart om altijd bij zich te dragen. Ook wordt uitleg gegeven over het tijdig consulteren van de internist (-endocrinoloog), AIOS of verpleegkundige/verpleegkundig specialist in specifieke situaties. Er worden reisadviezen verstrekt en er wordt gewezen op het belang van het dragen van een SOS medaillon. Iedere patiënt krijgt een brief in de Nederlandse en Engelse taal mee met informatie over zijn/haar ziektegeschiedenis en een medicatieoverzicht.
Training noodinjectie
Iedere patiënt krijgt instructies voor het toedienen van een hydrocortison noodinjectie. Daarbij wordt aangeboden en sterk geadviseerd de instructie ook aan een persoon uit de directe omgeving van de patiënt te gegeven, zoals partner of mantelzorger. Iedere patiënt krijgt een recept voor hydrocortison injecties met bijbehorende materialen en wordt geadviseerd de injectie en benodigde materialen in huis te hebben en mee te nemen op reis. Bij de instructie kan gebruik gemaakt worden van een voorlichtingsfilm (www. bijniernet.nl).
Na afloop van de voorlichting en de training (de complete stressinstructie), dient de patiënt en zijn eventuele naaste(n) in ieder geval het volgende te weten:
- Wat risicofactoren en oorzaken zijn voor het ontstaan van een bijniercrisis.
- Hoe zij een bijniercrisis kunnen voorkomen (preventie).
- Wat zij moeten doen als een bijniercrisis dreigt (tijdige onderkenning).
- Hoe ze een noodinjectie moeten maken en toedienen.
De uitgewerkte voorlichting en informatie die aan patiënt en zijn eventuele naaste(n) gegeven dient te worden, is terug te lezen in de voorlichtingsfolder met stressinstructies (bijlage 6.8).
Voor informatie over dosisaanpassingen bij ziekte en hevige stress bekijk bijlage 6.9. Stressinstructies bij poliklinische ingrepen en operaties zijn opgenomen in bijlage 6.10.
Deelvraag 2: Wanneer en op welke indicatie worden de instructies gegeven en hoe vaak dienen deze herhaald te worden?
Aanbeveling
De stressinstructies worden gegeven in de volgende situatie:
- Als de patiënt de diagnose bijnierschorsinsufficiëntie heeft gekregen en voordat de klinische patiënt is ontslagen uit het ziekenhuis of als poliklinische patiënt het ziekenhuis verlaat.
- Als er sprake is van een sterke klinische verdenking op bijnierschorsinsufficiëntie
- De orale dosisverhoging en hydrocortison noodinjectie worden toegepast volgens de opgestelde “Consensus uniforme stressinstructies bij ziekte en hevige stress en rondom poliklinische ingrepen en operaties.” Deze worden weergegeven in de bijlagen 6.9 en 6.10. Jaarlijks wordt bij patiënt de kennis over de stressinstructies geëvalueerd en indien nodig herhaald.
Inhoudelijke verdieping en onderbouwing
Er zijn anno 2016 nog steeds patiënten en mantelzorgers die onvoldoende kennis en vaardigheden hebben om zelf op tijd de benodigde maatregelen te treffen om een bijniercrisis te voorkomen.9 Daarnaast zijn niet alle zorgverleners op de hoogte van de stressinstructies en bestaan er verschillende adviezen ten aanzien van de preventie en het behandelen van een bijniercrisis met als mogelijk gevolg een onnodige toename van de risico’s.10
In 2015/2016 is de Klankbordgroep 4x bijeen gekomen om te werken aan een consensus voor uniforme (nationale) stressinstructies voor bijnierschorsinsufficiëntie. Voor nadere informatie over de werkwijze zie bijlage 6.2. De klankbordgroep heeft twee soorten stressinstructies opgesteld, namelijk voor ziekte, pijn of hevige stress in de thuissituatie (bijlage 6.9) en voor poliklinische ingrepen en operaties in het ziekenhuis (bijlage 6.10). Het is belangrijk deze stressinstructies aan de patiënt en zijn eventuele naaste(n) te geven. Uit onderzoek blijkt immers dat preventie door middel van glucocorticoïd stressinstructies de belangrijkste manier is om schade door een bijniercrisis te voorkomen.
Deze stressinstructies worden aan iedere patiënt met bijnierschorsinsufficiëntie, direct na het stellen van de diagnose, voor ontslag uit (klinische patiënt) of verlaten van (poliklinische patiënt) het ziekenhuis of bij een sterke klinische verdenking op bijnierschorsinsufficiëntie gegeven om een bijniercrisis te voorkomen. De voorlichting wordt mondeling gegeven en wordt ondersteund door voorlichtingsmateriaal, zoals een voorlichtingsfolder, stress-app, SOS-kaart met instructies, en relevante infographic en animaties op www.bijniernet.nl.
Door de voorlichting zowel mondeling als schriftelijk te geven is de kans dat de informatie wordt onthouden door de patiënt het grootst. Jaarlijks wordt de kennis m.b.t. de stressinstructies samen met de patiënt geëvalueerd en zo nodig worden de instructies herhaald. Bij de evaluatie wordt grondig doorgevraagd om een duidelijk beeld te krijgen van onderliggende kennis over de stressinstructies en de mogelijke verbeterpunten.
Deelvraag 3: Wie geeft de stressinstructie aan de patiënt en zijn omgeving?
Aanbeveling
De stressinstructies worden beknopt door de internist (-endocrinoloog) of AIOS gegeven. De stressinstructies worden daarna door een verpleegkundige/verpleegkundig specialist uitvoeriger besproken in een apart consult. De internist (-endocrinoloog) of AIOS evalueert de kennis van de patiënt over de stressinstructies jaarlijks en verwijst zo nodig naar de verpleegkundige/ verpleegkundig specialist voor herhaling van de stressinstructies.
De internist (endocrinoloog)/ AIOS zorgt voor de schriftelijke voorlichting over de glucocorticoïd stressinstructies naar de huisarts en apotheker.
Inhoudelijke verdieping en onderbouwing
De stressinstructies worden door de internist (-endocrinoloog) of AIOS gegeven. De stressinstructies worden daarna door een verpleegkundige/verpleegkundig specialist herhaald in een apart consult. Tijdens dit verpleegkundig consult wordt ook de instructie en training voor de noodinjectie gegeven. Ook kan gebruikt gemaakt worden van groepssessies ter bevordering van kennis en zelfmanagement waarbij gebruikt gemaakt kan worden van een voorafgaande e-learning module, die ontwikkeld is door het Radboudumc in samenwerking met BijnierNET (www.bijniernet.nl). De internist(-endocrinoloog) of AIOS evalueert de stressinstructies jaarlijks en verwijst zo nodig naar de verpleegkundige/verpleegkundig specialist voor herhaling van de stressinstructies.
In onderstaand flowchart wordt de organisatie van zorg rondom de glucocorticoïd stressinstructies voor de klinische en poliklinische setting systematisch weergegeven. Taken en verantwoordelijkheden die toebedeeld zijn aan internist-endocrinoloog of AIOS kunnen ook vervuld worden door een verpleegkundig specialist, als dit past binnen zijn/haar deskundigheidsgebied.
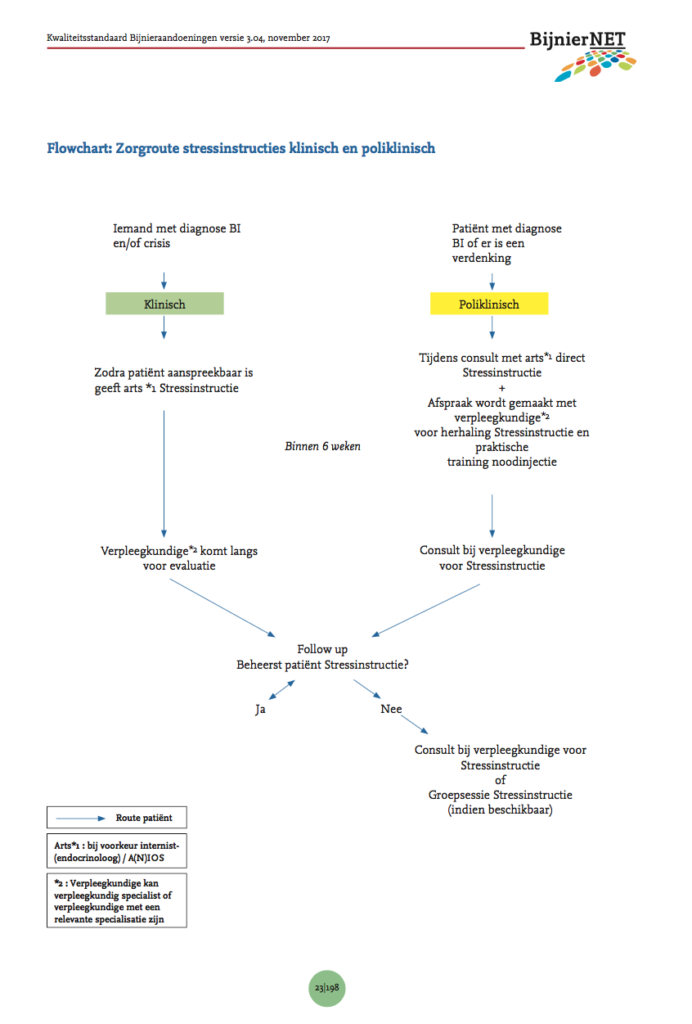
4.1.2.3. Kwaliteitscriteria
- De behandelend internist (-endocrinoloog) of AIOS van een patiënt met bijnierschorsinsufficiëntie heeft kennis genomen van de richtlijn; de diagnostiek en behandeling is conform de richtlijn.
- Patiënten met bijnierschorsinsufficiëntie krijgen voorlichting
- over de aandoening en de behandeling
- over risicofactoren, oorzaken en klachten van een bijniercrisis
- over behandeling van een dreigende bijniercrisis
- Patiënten met bijnierschorsinsufficiëntie en hun mantelzorgers krijgen stressinstructies, de stressinstructies moet mondeling worden gegeven en ondersteund worden met voorlichtingsmateriaal, zoals een voorlichtingsfolder, stressinstructies app of animatie.
- De kennis over de stressinstructies wordt (door de internist (-endocrinoloog) of AIOS) jaarlijks geëvalueerd en zo nodig herhaald.
- Patiënten met bijnierschorsinsufficiëntie krijgen een recept voor hydrocortison noodinjecties met bijbehorende materialen.
- Patiënten met bijnierschorsinsufficiëntie (en desgewenst mantelzorgers) krijgen spuitinstructies, tenzij de patiënt dit niet wenst.
- Patiënten met bijnierschorsinsufficiëntie worden geïnformeerd over de Europese SOS kaart (te verkrijgen via BijnierNET of de Bijniervereniging NVACP), krijgen reisadviezen en het advies een SOS medaillon te dragen.
- Voor het geven van de stressinstructies en begeleiding is een verpleegkundige of verpleegkundig specialist aanwezig, die de door BijnierNET georganiseerde scholing op dit gebied gevolgd heeft.
- Er is 24 uur per dag mogelijkheid om met de dienstdoende internist/AIOS of verpleegkundige/verpleegkundig specialist te overleggen over toepassing van stressinstructies in specifieke situaties en advies bij een dreigende bijniercrisis. De relevante telefoonnummers worden schriftelijk beschikbaar gesteld.
- De huisarts ontvangt de stressinstructies schriftelijk en de internist of AIOS licht de stressinstructies toe in zijn/haar communicatie naar de huisarts en apotheker.
4.1.3. Module Restklachten en comorbiditeit
In deze module wordt op basis van een uitgangsvraag en drie deelvragen beschreven hoe zorgverleners patiënten en hun naaste(n) volledig kunnen informeren over (mogelijke) comorbiditeit bij bijnierschorsinsu ciëntie en dit kunnen vervolgen tijdens de follow up. Dit wordt gedaan aan de hand van aanbevelingen, welke vervolgens worden onderbouwd met het best beschikbare wetenschappelijke bewijs of expert opinion.
4.1.3.1. Uitgangsvragen en deelvragen
Uitgangsvraag:
Welke maatregelen moeten worden genomen ten einde de zorgverlener, betrokken bij de zorg voor een patiënt met bijnierschorsinsufficiëntie, de patiënt en zijn omgeving volledig te informeren over (mogelijke) comorbiditeit (t.g.v. de aandoening en de behandeling) bij bijnierschorsinsufficiëntie?
Deelvragen:
- Met welke (mogelijke) restklachten en comorbiditeit, die kunnen ontstaan door de aandoening bijnierschorsinsufficiëntie of de behandeling ervan, moet rekening worden gehouden tijdens de behandeling of follow-up?
- Wat is (in welke fase(n)) de meest geschikte diagnostiek bij (mogelijke) klachten of comorbiditeit bij een patiënt met bijnierschorsinsufficiëntie?
- x Hoe worden de patiënt en zijn omgeving geïnformeerd over de uitslag van het onderzoek naar comorbiditeit en de mogelijke gevolgen van comorbiditeit van bijnierschorsinsufficiëntie op de korte en lange termijn?
4.1.3.2 Aanbevelingen en onderbouwingen
Deelvraag 1: Met welke (mogelijke) restklachten en comorbiditeit, die kan ontstaan door de aandoening bijnierschorsinsufficiëntie of de behandeling ervan, moet rekening worden gehouden tijdens de behandeling of follow-up?
Aanbeveling
Bij mensen met bijnierschorsinsufficiëntie wordt rekening gehouden met restklachten en comorbiditeit die kunnen ontstaan door de aandoening of behandeling.
Mogelijke restklachten en comorbiditeit waar bij bijnierschorsinsufficiëntie rekening mee moet worden gehouden zijn:
- Moeheid, gebrek aan energie en verminderde vitaliteit
- Pijnlijke spieren en gewrichten
- Slaapstoornissen
- Psychosociale problemen
- Mogelijk ontstaan van andere auto-immuunziekten bij primaire bijnierschorsinsufficiëntie
- Mogelijk ontstaan van uitval van andere hypofysehormonen bij centrale bijnierschorsinsufficiëntie
- Metabole en cardiovasculaire complicaties
- Verhoogd risico op infecties
- Osteoporose
- Cognitieve problemen
Inhoudelijke verdieping en onderbouwing
Een aanzienlijk deel van de mensen met bijnierschorsinsufficiëntie blijft zowel objectieve als subjectieve klachten houden ondanks behandeling. In de afgelopen jaren hebben verschillende studies aangetoond dat mensen met bijnierschorsinsufficiëntie een verminderde kwaliteit van leven kunnen ervaren.11-17 Mogelijk heeft dit te maken met de huidige wijze van behandeling, aangezien we hiermee onvoldoende in staat zijn om de werking van het hypothalamus-hypofyse-bijnier systeem na te bootsen. Daarnaast bestaat er een verband tussen vertraging in het stellen van de diagnose na het ontstaan van de ziekte en de kwaliteit van leven op de lange termijn.18,19 Snelle diagnosestelling is dus belangrijk en diagnostische vertraging dient zoveel mogelijk te worden beperkt. Zowel de aandoening zelf als de behandeling kan op de lange termijn aanleiding geven tot verschillende vormen van comorbiditeit. Het is belangrijk mogelijke comorbiditeit tijdig op te sporen en te behandelen om restklachten te verminderen en de kwaliteit van leven te verbeteren. Het verminderen van comorbiditeit is ook noodzakelijk om de verhoogde mortaliteit, die is beschreven bij mensen met bijnierschorsinsufficiëntie, te kunnen verminderen.20,21
Restklachten
De meest voorkomende persisterende klachten bij mensen met bijnierschorsinsufficiëntie zijn moeheid, een gebrek aan energie en een verminderde vitaliteit.22,23 Ook klachten van pijnlijke spieren en gewrichten komen regelmatig voor. Sommige klachten zijn ook niet gerelateerd aan bijnierschorsinsufficiëntie of de behandeling. Bij iedere controle wordt aandacht besteed aan aanwezigheid van mogelijke restklachten. Soms kan er een onderliggende oorzaak worden gevonden voor deze klachten. Hierbij kan gedacht worden aan:
- Ondersuppletie glucocorticoïden
- Hydrocortison heeft een relatief korte halfwaardetijd (ca. 1.5 uur). Soms is er kort voor de volgende inname van een dosering sprake van ondersuppletie. Door aanpassing van het tijdstip en/of frequentie van inname of dosering kunnen de klachten verminderd worden.
- Door versnelde afbraak van hydrocortison of cortisonacetaat door bepaalde medicatie (bosentan, carbamazepine, fenobarbital, fenytoïne, primidon, rifampicine, rifabutine) kan ondersuppletie ontstaan.
- Compliantie problemen (therapietrouw)
- Malabsorptie
- Leefstijl, werktijden: de glucocorticoïd behandeling moet aangepast worden bij avond- en/of nachtdiensten.
- Onvoldoende instelling mineralocorticoïden
- Slaapstoornissen
- Een hoge cortisolconcentratie in de avond is geassocieerd met slaapstoornissen. Dit kan aanleiding geven tot moeheid. Door het verlagen van de avonddosering of het vervroegen van het tijdstip van de laatste inname kunnen de klachten verminderd worden. Slaapstoornissen kunnen uiteraard ook los staan van de behandeling.
- Onderliggende (hormonale) deficiënties
- Secundaire bijnierschorsinsufficiëntie: additionele uitval van hypofysefuncties
- Primaire bijnierschorsinsufficiëntie: geassocieerde auto-immuun ziekten
- Verminderde androgenen bij m.n. vrouwen: hierbij komen een verminderde vitaliteit en gebrek aan energie in combinatie voor met een verminderd libido en depressieve klachten.
De restklachten en verminderde kwaliteit van leven heeft bij een deel van de mensen met bijnierschorsinsufficiëntie een diepgaande invloed op het dagelijks functioneren. Het is wenselijk deze zaken jaarlijks met patiënt en partner of mantelzorger door te spreken.
De hoofdbehandelaar en/of een verpleegkundige/verpleegkundig specialist signaleren een eventuele behoefte aan ondersteuning bij niet-medische zaken of psychosociale begeleiding en verwijzen patiënt zo nodig door naar de juiste zorgverlener. De basale psychosociale begeleiding kan door de verpleegkundige/verpleegkundig specialist gegeven worden.
Comorbiditeit
Bij mensen met bijnierschorsinsufficiëntie moet rekening gehouden worden met het ontstaan van de volgende vormen van comorbiditeit.
- Mogelijk ontstaan van andere auto-immuunziekten bij primaire bijnierschorsinsufficiëntie
- Auto-immuun gemedieerd schildklierlijden
- Diabetes mellitus type 1
- Coeliakie
- Pernicieuze anemie
- Vitiligo en alopecia areata
- Auto-immuun gemedieerde hypoparathyreoïdie
- Prematuur ovarieel falen
- Mogelijk ontstaan van uitval van andere hypofysehormonen, respectievelijk onvoldoende behandeling hiervan bij secundaire bijnierschorsinsufficiëntie
- Metabole en cardiovasculaire complicaties
- Verhoogd risico op infecties
- Osteoporose
- Cognitieve problemen
Deelvraag 2: Wat is (in welke fase(n)) de meest geschikte diagnostiek bij (mogelijke) klachten of comorbiditeit bij een patiënt met bijnierschorsinsufficiëntie?
Aanbeveling
Het is aan te bevelen tijdens de follow up onderscheid te maken tussen:
- Het monitoren van de behandeling
- Het monitoren van de mogelijke comorbiditeit die kan ontstaan
Bij de follow up wordt de glucocorticoïd- en eventuele mineralocorticoïd behandeling gemonitord gericht op het voorkomen van onder- en oversuppletie. Dit wordt gedaan op basis van anamnese, lichamelijk onderzoek, bloedonderzoek en indien nodig beeldvormend onderzoek.
Daarnaast wordt periodiek beoordeeld, afhankelijk van de individuele situatie en uitslagen, of er sprake is van het ontstaan van mogelijke comorbiditeit.
Inhoudelijke verdieping en onderbouwing
Bij de follow up kan onderscheid gemaakt worden in het monitoren van de behandeling en van de mogelijke comorbiditeit die kan ontstaan.
- Monitoring behandeling:
- Tijdens de follow up is monitoring van de glucocorticoïd en eventuele mineralocorticoïd behandeling gericht op het voorkomen van onder- en oversuppletie. Dit wordt ten minste jaarlijks geëvalueerd bij volwassenen en eenmaal per 3 maanden bij kinderen.
- Bij de glucocorticoïd behandeling wordt gelet op aanwijzingen voor ondersuppletie (misselijkheid, anorexie, gewichtsverlies, lethargie, somberheid) en oversuppletie (gewichtstoename en centrale obesitas, slaapproblemen, oedeem). Bij kinderen moet daarnaast nauw gelet worden op groei en ontwikkeling.
- Bij de mineralocorticoïd behandeling wordt gelet op aanwijzingen voor ondersuppletie (zouthonger, orthostase) en oversuppletie (hypertensie, oedeem). Bij de inschatting van de juiste dosering wordt ook gebruik gemaakt van de bepaling van plasma concentraties van natrium, kalium en renine (of renine- activiteit).
-
- Monitoring ontstaan van mogelijke comorbiditeit:
- Periodiek beoordelen van gewicht (BMI) en liggende en staande bloeddruk.
- Bij primaire bijnierschorsinsufficiëntie: periodiek bepalen van TSH, (nuchter) glucose, lipiden spectrum, hemoglobine en vitamine B12.
- Bij secundaire bijnierschorsinsufficiëntie: periodiek bepalen van (nuchter) glucose, lipiden spectrum en op indicatie overige hypofysefuncties.
- Periodiek uitvoeren van een botdichtheidsmeting.
- Monitoring ontstaan van mogelijke comorbiditeit:
Deelvraag 3: Hoe wordt de patiënt en zijn omgeving geïnformeerd over de uitslag van het onderzoek naar comorbiditeit en de mogelijke gevolgen van comorbiditeit van bijnierschorsinsufficiëntie op de korte en lange termijn?
Aanbeveling
Na het stellen van de diagnose worden patiënten en mantelzorgers mondeling en of schriftelijk geïnformeerd over de mogelijke restklachten en het ontstaan van comorbiditeit in het kader van de aandoening en de behandeling.
Tijdens iedere jaarlijkse controle wordt hier opnieuw aandacht aan besteed door de internist (-endocrinoloog) en/of verpleegkundige/verpleegkundig specialist.
Patiënt wordt geadviseerd bij het ontstaan van klachten en/of verschijnselen contact op te nemen met de internist (-endocrinoloog). Vervolgens vindt op indicatie aanvullend onderzoek plaats.
Inhoudelijke verdieping en onderbouwing
Na het stellen van de diagnose bijnierschorsinsufficiëntie worden patiënten en mantelzorgers geïnformeerd over de korte- en langetermijn behandeldoelen. Daar hoort ook de uitleg over de mogelijke gevolgen van de behandeling en het ontstaan van comorbiditeit bij. Patiënt wordt geadviseerd bij het ontstaan van klachten en/ of verschijnselen contact op te nemen met de hoofdbehandelaar. Vervolgens vindt op indicatie aanvullend onderzoek plaats. De verpleegkundige/verpleegkundig specialist verstrekt aanvullende praktische informatie zoals bereikbaarheid van de
hoofdbehandelaar bij klachten en/of verschijnselen. Tijdens iedere jaarlijkse controle bij de hoofdbehandelaar wordt opnieuw aandacht aan de mogelijke restklachten en comorbiditeit besteed. Voor aanvullende informatie en lotgenotencontact wijst de hoofdbehandelaar de patiënt en mantelzorger op BijnierNET en de Bijniervereniging NVACP en de Nederlandse Hypofyse Stichting.
In onderstaande flowchart wordt de organisatie van zorg voor de diagnostiek en behandeling van restklachten en comorbiditeit systematisch weergegeven. Hierin wordt niet alleen duiding gegeven aan de volgorde van de te ondernemen taken in de tijd (tijdsbeloop), maar ook aan de verschillende aandachtspunten voor dit onderdeel van zorg. Er wordt tevens onderscheid gemaakt tussen de klinische en poliklinische setting en de betreffende zorgverlener die de acties dient te ondernemen.
Flowchart: Zorgroute Restklachten en Comorbiditeit Klinisch en Poliklinisch
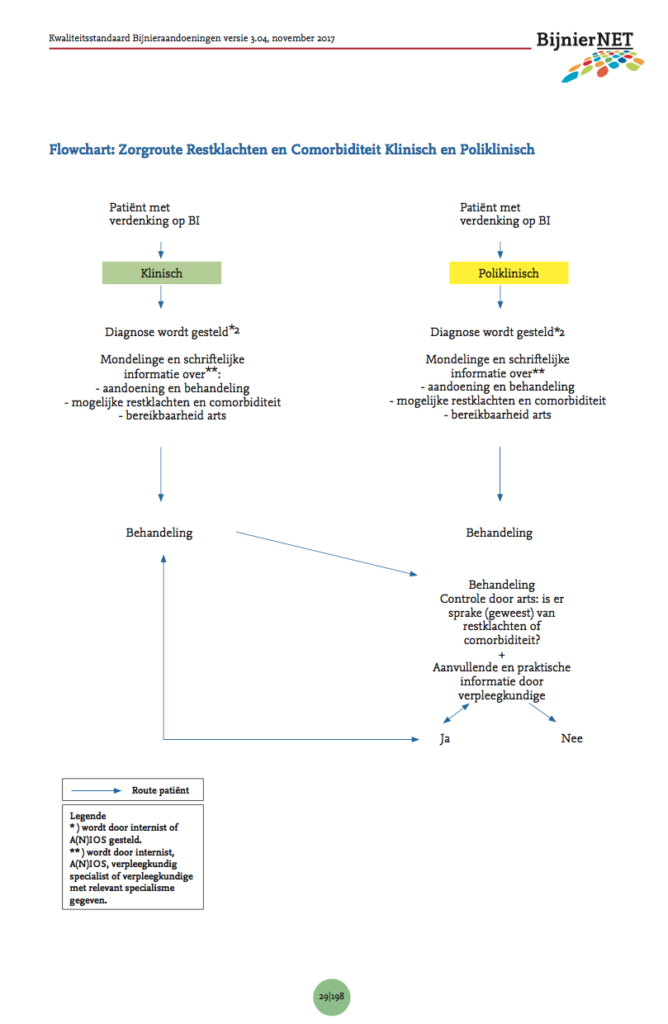
4.1.3.3 Kwaliteitscriteria
- Alle zorgverleners, betrokken bij de zorg voor een patiënt met bijnierschorsinsufficiëntie, zijn op de hoogte van de mogelijke restklachten en de comorbiditeit die kan ontstaan bij mensen met bijnierschorsinsufficiëntie.
- De internist (-endocrinoloog)/AIOS informeert patiënten en mantelzorgers over de restklachten en de comorbiditeit die kunnen ontstaan.
- De glucocorticoïd en eventuele mineralocorticoïd behandeling wordt jaarlijks geëvalueerd en geoptimaliseerd.
- De internist (-endocrinoloog)/AIOS zorgt voor de monitoring van de behandeling en comorbiditeit en bespreekt dit met de patiënt en mantelzorger.
- De internist (-endocrinoloog)/AIOS evalueert jaarlijks het bestaan van restklachten en doet op indicatie aanvullend onderzoek naar een onderliggende oorzaak.
- De internist (-endocrinoloog)/AIOS doet periodiek onderzoek naar mogelijke comorbiditeit.
- De internist (-endocrinoloog)/AIOS en/of verpleegkundige/verpleegkundig specialist signaleert een eventuele behoefte aan ondersteuning bij niet-medische zaken of (psychosociale) begeleiding.
- Patiënt en mantelzorger worden geïnformeerd over het bestaan van BijnierNET, de Bijniervereniging NVACP en de Nederlandse Hypofyse Stichting voor nadere informatie of lotgenotencontact.
4.1.4. Literatuur
Referenties bij Inleiding
- Arlt W, Allolio B. Adrenal insufficiency. Lancet 2003; 361: 1881-1893
- Lovas K, Husebye ES. High prevalence and increasing incidence of Addison’s disease in western Norway. Clin Endocrinol 2002; 56(6): 787-791
- Broersen L.H., Pereira A.M., Jørgensen J.O., DekkersM.; Adrenal Insufficiency in Corticosteroids Use: Systematic Review and Meta-Analysis. J Clin Endocrinol Metab. 2015 100(6): 2171-2180
- Management of Primary Adrenal Insufficiency: An Endocrine Society Clinical Practice Guideline 2016
Referenties bij Module Uniforme stressinstructies
- Erichsen MM, Lovas K, Fougner KJ, Svartberg J, Hauge ER, Bollerslev J, Berg JP, Mella B, Husebye ES. Normal overall mortality rate in Addison’s disease, but young patients are at risk of premature death. Eur J Endocrinol 2009; 160(2): 233-7
- Puar TH, Stikkelbroeck NM, Smans LC, Zelissen PM, Hermus AR. Adrenal Crisis: Still a Deadly Event in the 21st century. Am J Med 2015; Epub ahead of print
- Hahner S, Spinnler C, Fassnacht M, Burger-Stritt S, Lang K, Milovanovic D, Beuschlein F, Willenberg HS, Quinkler M, Allolio B. High incidence of adrenal crisis in educated patients with chronic adrenal insufficiency: a prospective study. JCEM 2015; 100(2): 407-16
- Smans LC, Van der Valk ES, Hermus AR, Zelissen PM. Incidence of adrenal crisis in patients with adrenal insufficiency. Clin Endocrinol 2015; Epub ahead of print
- Flemming LK, Rapp CG, Sloane R. Caregiver knowledge and self-confidence of stress dosing of hydrocortisone on children with congenital adrenal hyperplasia. J Pediatr Nursing 2011; 26: e55-e60
- Leblicq C, Rottembourg D, Deladoey J, Van Vliet G, Deal C. Are guidelines for glucocorticoid coverage in adrenal insufficiency currently followed?. J Pediatr 2011; Mar;158(3): 492,498.
- www.apotheek.nl
Referenties bij Module Restklachten en comorbiditeit
-
Riedel M, Wiese A, Schurmeyer T, Braban G. Quality of life in patients with Addison’s disease: e ecets of di erent cortisol replacemant modes. Exp Clin Endocrinol. 1993;101: 106-111
-
Wichers M, Springer W, Bidlingmaier F, Klingmüller D. The in uence of hydrocortisone substitution on the quality of life and parameters of bone metabolism in patients with secondary hypocortisolism. Clin Endocrinol 1999;50: 759-765.
-
Lovas K, Loge JH, Husebye ES. Subjective health status in Norwegian patients with Addison’s disease. Clin Endocrinol (Oxf ). 2002;56(5): 581-588.
-
Alonso N, Granada ML, Lucas A, et al. Evaluation of two replacement regimens in primary adrenal insu ciency patients. E ect on clinical symptoms, health-related quality of life and biochemical parameters. J Endocrinol Invest. 2004;27(5): 449-454.
-
Hahner S, Loe er M, Fassnacht M, et al. Impaired Subjective Health Status in 256 Patients with Adrenal Insu ciency on Standard Therapy Based on Cross-Sectional Analysis. J Clin Endocrinol Metab. 2007; 92(10): 3912-3922.
-
Bleicken B, Hahner S, Loe er M, Ventz M, Allolio B, Quinkler M. Impaired subjective health status in chronic adrenal insu ciency: impact of di erent glucocorticoid replacement regimens. Eur J Endocrinol. 2008;159(6): 811-817
-
Bleicken B, Hahner S, Loe er M, et al. In uence of hydrocortisone dosage scheme on health-related quality of life in patients with adrenal insu ciency. Clin Endocrinol (Oxf ). 2010; 72(3): 297-304.
-
Reisch N, Arlt W. Fine tuning for quality of life: 21st century approach to treatment of Addison’s disease. Endocrinol Metab Clin North Am. 2009; 38:407-418
-
Meyer G, Hackemann A, Penna-Martinez M, Badenhoop K. What a ects the quality of life in autoimmune Addison’s disease? Horm Metab Res. 2013; 45: 92-95
-
Bergthorsdottir R, Leonsson-Zachrisson M, Odén A, Johannsson G. Premature Mortality in Patients with Addison’s Disease: A Population-Based Study. J Clin Endocrinol Metab. 2006; 91(12): 4849-4853
-
Bensing S, Brandt L, Tabaroj F, et al. Increased death risk and altered cancer incidence 31|198
-
Zelissen PMJ. Addison patients in the Netherlands: medical report of the survey. The
Hague: Dutch Addison Society 1994
-
Giebels V, Repping-Wuts H, Bleijenberg G, Kroese JM, Stikkelbroeck N, Hermus
A. Severe fatigue in patients with adrenal insu ciency: physical, psychosocial and endocrine determinants. J Endocrinol Invest 2014 37(3): 293-301
4.1.5. Bijlagen
- Diagnosis and Treatment of Primary Adrenal Insufficiency: An Endocrine Society Clinical Practice Guideline (bijlage 6.6)
- Opmerkingen bij de Endocrine Society Richtlijn voor bijnierschorsinsufficiëntie (bijlage 6.7)
- Voorlichtingsfolder stressinstructies (bijlage 6.8)
- Stressinstructies bij ziekte en hevige stress (bijlage 6.9)
- Stressinstructies bij poliklinische ingrepen en operatie (bijlage 6.10)
